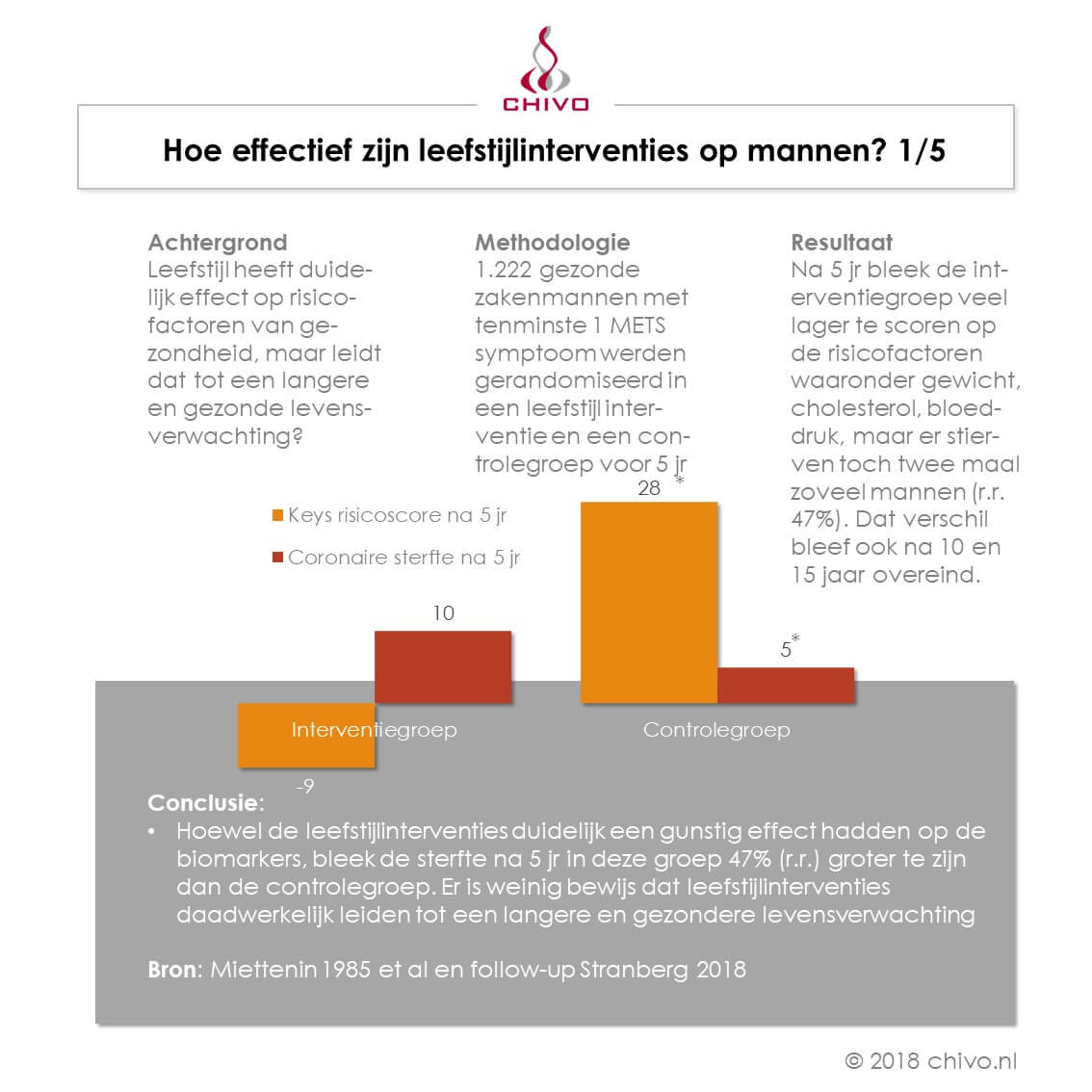
Obesitas, leefstijl- of vitaliteitsvraagstuk?
De resultaten
Geen bewijs van effectiviteit
Volgens recente onderzoeken zou de metabool gezonde obesitas niet bestaan, maar die onderzoeken zijn helemaal niet geschikt om deze veronderstelling te toetsen
Vijf redenen waarom we de metabool gezonde obees niet zomaar kunnen afserveren
1. Metabool ongezond
De meeste van de metabool gezond geclassificeerde mensen met obesitas in onderzoeken, blijken helemaal niet gezond, maar hebben minder dan 3 symptomen van het metabool syndroom. Dat is een nietszeggend criterium, aangezien de symptomen zoals hypertensie en insulineresistentie onafhankelijke voorspellers zijn van problemen. De claim dat mensen met metabool gezonde obesitas niet gezond blijven is onjuist, omdat deze op een hoop worden gegooid met mensen die al 1 of 2 symptomen hadden. Het overgrote deel was dus al ziek of flink onderweg en dat vertekent het resultaat aanzienlijk. In de onderzoeken waarin de deelnemers geen enkel symptoom vertoonden behalve de buikomvang, bleek men weliswaar op termijn ook ziek te worden, maar dat wordt sterk gecorreleerd met gewichtstoename (zie punt 3). Een recent observationeel onderzoek (Käräjämäki AK et al 2022) toont aan dat metabool gezonde mensen met obesitas net zo’n kleine kans op cardiovasculaire incidenten of vervroegd overlijden als de slanke mensen (BMI < 25) zonder metabole afwijkingen.
2. Fitheid niet gemeten
De groep van Steven Blair toonde voor het eerst een beschermende relatie van fitheid bij overgewicht en obeitas. Het bijzondere van het werk van Blair is dat deze fitheid ook daadwerkelijk gemeten is en niet geschat aan de hand van een vragenlijst (Kennedy AB 2018). Het is om die reden dat uiteindelijk ook de Amerikaanse vereniging voor cardiologen heeft gepleit voor een klinische fitnesstest. De meta-analyses waaruit zou moeten blijken dat de metabool gezonde obesitas niet beklijft, maakt geen onderscheid tussen gemeten en gevraagde fitheid, terwijl gemeten fitheidsonderzoeken buitengewoon consistent zijn. Fitheid zegt veel meer over levensverwachting dan de BMI.
3. Niet BMI, maar BMI-richting
Het gegeven dat er metabool gezonde mensen met obesitas zijn, geeft al aan dat BMI tot op zekere hoogte op zichzelf nietszeggend is. Dat ze na verloop van tijd ziek kunnen worden, betekent dat er iets veranderd is. Dat is ook consistent terug te vinden in de BMI-richting. Het blijkt namelijk dat een scherpe daling van het gewicht (door ziekte), maar ook een blijvende toename van de taille-omvang voorspellend zijn (Cao B 2015, Peter RS 2016, Zajacova A 2014). Afslankpogingen of leefstijlinterventies, zoals je wilt, worden gerelateerd aan de stijging van de BMI. De druk om af te slanken zou de boel kunnen verergeren. Het betekent dus dat het risico dat metabool gezond obesen ziek worden, vergroot wordt door de afslankpogingen.
4. Stress van armoede is grootste risicofactor van welvaartziekten
Het is bekend dat de lage inkomens het meest getroffen worden door obesitas, maar er is wel meer anders met lage inkomens. De sociaal economische status (SES) bepaalt namelijk ook of je wel of niet bij kunt (bij)verzekeren. Het bepaalt ook hoe groot de drempel is om het eigen risico aan te breken. Kleine aandoeningen, die wel gepaard gaan met verhoogde activiteit van het immuunsysteem, zullen daardoor onbehandeld blijven. Deze inflammatie wordt in relatie gebracht met bijna alle welvaartziekten. De vraag is dus of ziekte ontstaat door obesitas of dat armoede het grootste aandeel voor haar rekening neemt. Daarnaast is duidelijk dat in de VS, de middeninkomens eveneens hard getroffen worden door obesitas. Het beperkt zich dus niet alleen tot de lage SES. De verbindende factor is waarschijnlijk stress. Inkomen op zich zegt niet zoveel over de financiele situatie, aangezien dat mede bepaald wordt door de lasten.
5. Stigmatisering en stress
Constant vernemen dat je ongezond bent, een slecht voorbeeld bent voor je kinderen, dat je lui en ongedisciplineerd bent, gaat je niet in de koude kleren zitten. Deze vorm van stigmatisering is goed gedocumenteerd en ziekmakend. In een onderzoek werd de mate waarin de deelnemers zich identificeerden met hun gewicht gecorreleerd met meer symptomen van het metabool syndroom (Pearl RL 2017). Een verklaring kan gevonden worden in de mate van lage graad inflammatie (ontstekingen), die een rol spelen bij dit syndroom. Acute stress leidt bijvoorbeeld tot verhoogde inflammatie (Cohen S 1999, Steptoe A 2002, Zhou D 1993) en kan dus bij inflammatie van onbehandelde kleine ziektes worden geteld. Daarnaast blijkt het onderscheid dat gemaakt wordt tussen goede en slechte voeding, ook nog eens de relatie met voeding te verstoren en de focus te verleggen op een negatief lichaamsbeeld. Die goed bedoelde adviezen kunnen een averechts effect hebben waardoor ze mogelijk bijdragen aan de omslag tot ziekte.
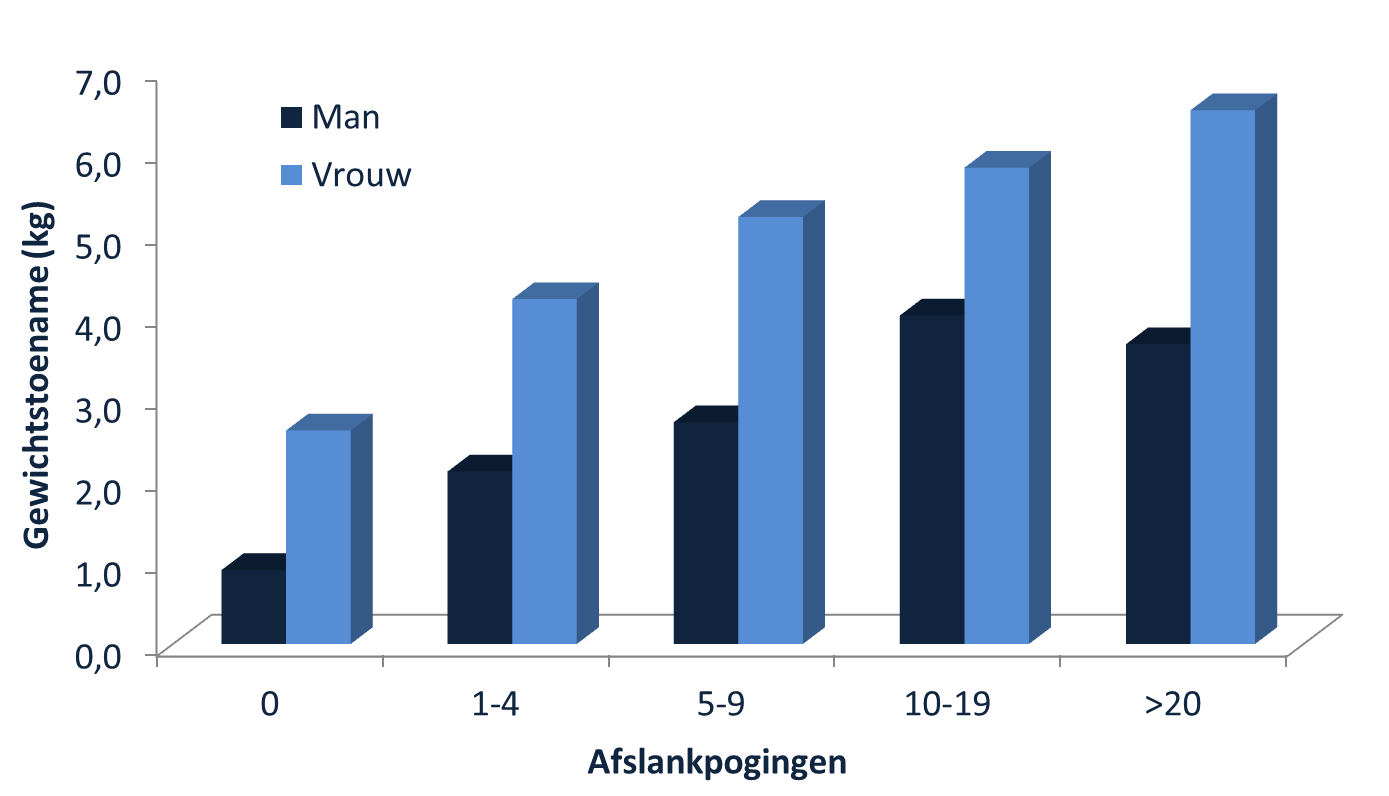
Ook bij een gemiddeld groter gewichtsverlies was de kans dat diabetes terugkeerde hoger in de leefstijlgroep
Mensen met obesitas worstelen al jaren, zo niet hun hele leven met hun gewicht. Het is duidelijk dat er sprake is van een genetische predispositie in combinatie met een obesogene omgeving en vaak ook met het aantal pogingen tot afslanken. Zij, maar ook hun hele omgeving, zijn constant bezig met hun gewicht en het heeft hen weinig gebracht. Afslanken, ook al is het slechts 5 procent, blijkt beperkt houdbaar en niet altijd te leiden tot een betere gezondheid. Het gegeven dat leefstijl het toverwoord is, doet daar weinig aan af. Sterker nog, het is te verwachten dat de verantwoordelijkheid daarmee nog meer komt te liggen bij de client, waardoor stigmatisering alleen maar toeneemt en de gezondheid afneemt. Er is vaak al sprake van een verstoorde relatie met voeding, een negatief lichaamsbeeld en een beperking van de autonomie. Al deze factoren zorgen ervoor dat men in een overleefstand terecht komt. Dat obesitas vaker voorkomt onder de lage SES, geeft ook al aanwijzingen dat chronische stressoren, een belangrijke rol spelen bij de etiologie. Arme mensen lijken een XL menu nuttigen soms ook te zien als een manier om hun sociale status te verhogen. Stigmatisering betekent dat men andere manieren zoekt om erkenning te krijgen. Leefstijlprogramma’s gaan daar geen verbetering in brengen, ze maken het vaak erger. Gezondheid heeft namelijk weinig waarde als men geen reden heeft om te leven. Zelfs als een onderzoek niet gericht is op de afslanken, wil men toch al te graag gewichtsverlies benadrukken, zo blijkt ook uit het COOL onderzoek. Het alternatief is vitaliteit.
Het is een tijd voor een menselijker alternatief
- Het bevredigen van alle psychologische basisbehoeften
- Weerbaarder maken tegen stigmatisering en prikkeling van de maatschappij
- Focus verminderen op het lichaamsbeeld
- Relatie met voeding herstellen
- Gewicht stabiliseren in plaats van 5% afslanken
- Fitter maken en fit houden op een manier die bij hen past.
Conclusie
Leefstijl is de parapluterm van het RIVM voor al het gedrag dat invloed heeft op gezondheid. Dat heeft onder ander betrekking op fysieke activiteit, roken en voedselkeuzes. Het sturen hierop zou direct of indirect moeten leiden tot gezondere mensen met obesitas, omdat ze afslanken. Er is echter geen bewijs dat afslanken een duurzame oplossing is en er is ook geen bewijs dat leefstijlprogramma’s effectief zijn. Het alternatief is het verhogen van de vitaliteit, hetgeen zoveel betekent als dat mensen weer bezig gaan met leven. Constant herinnerd worden aan je gewicht door jezelf en door anderen is geen manier van leven. Meer richten op leven dan op leefstijl, is richten op het bevredigen van alle psychologische basisbehoeften en weerbaarder maken voor de ongewenste prikkels uit de maatschappij. Obesitas is daarom voor ons geen leefstijl-, maar een vitaliteitsvraagstuk.
Meer lezen uit deze categorie 'Beroepsontwikkeling':
Introductie Chivo kompas
Wat is de basis van duurzame vitaliteit, de energie die nodig is om je leven lang doelen na te streven? Dat kun je meten aan de hand van de psychologische basisbehoeften. We hebben ze voor je samengetrokken tot het Chivo kompas. Vitaliteit en waardigheid Vitaliteit...
Connect community, welkom!
Chivo heeft altijd actief geïnteracteerd met (aspirant)professionals, omdat kennis delen en verantwoording afleggen voor claims behoren tot de kernwaarden. We zullen dit blijven voortzetten en gaan dat doen op ons nieuwe communityplatform genaamd Connect, dat volledig...
Bestaat voedselverslaving?
In een recente wetenschappelijke publicatie komt men tot de conclusie dat er weinig tot geen bewijs is voor de gehypte voedselverslaving (Hebebranda J 2014). Het veronderstelde fenomeen is daarnaast slecht begrepen, aangezien men geen onderscheid maakt tussen de...
Dit onderwerp komt aan bod in de volgende opleidingen:
Recente artikelen (kennisbank) uit overige categorieën:
Summerschool 2024: Groeien doe je in de zomer!
Het hele jaar is het druk met een volle werkweek en een hectisch thuisleven. Toch moet je soms bijtanken en dat kan in de zomervakantie, waar je lekker je rust pakt. Meestal begint het na een paar weken alweer te kriebelen en dan kun je de zaken afhandelen,...
Het echte verhaal over Ikigai
Op de foto zie je Mieko Kamiya, een Japanse psychiater en auteur van het boek 'Ikigai ni Tsuite' (Over de zin van het leven). Hoewel ze ze wordt beschouwd als de geestelijke moeder van Ikigai, bestaat het concept al heel lang. Er zijn heel veel misverstanden over...
Problemen met en oplossingen voor ACT
Dit artikel is integraal overgenomen uit onze nieuwsbrief VisieVitaal (v202301010)Met Acceptance Commitment Therapy (ACT) weet je feitelijk niet wat het doet, je weet niet waarom je het doet, en ook niet of je rapportages kloppen. Er zijn mensen voor minder ontslagen,...
Redactionele noot
Alle rechten voorbehouden. Niets uit deze uitgave mag worden verveelvoudigd, worden opgeslagen of openbaar gemaakt in enige vorm of op enige wijze zonder voorafgaande schriftelijke toestemming van de uitgever.
We vernemen graag feedback over onze artikelen, omdat we verantwoording afleggen voor claims belangrijk vinden. Dit artikel is een korte post over actualiteit, een uitgelicht onderzoek of een curiositeit. Het is geen uitputtende verhandeling over het onderwerp, maar het is bedoeld om een punt te maken door het in de context te plaatsen.
Wil je kennis uitwisselen over vitaliteit, fitness en leefstijl met andere (aspirant)professionals, bezoek dan onze connect community. Reageren op het artikel kan ook op de community, maar dan in de café's waar je lid van kunt worden.
- 4 juli 2018: Alinea’s over het COOL onderzoek zijn herschreven, verwijzing naar Counter is verwijderd.
Geraadpleegde bron(nen)
- Caleyachetty R (2017), Thomas GN, Toulis KA, e.a. Metabolically Healthy Obese and Incident Cardiovascular Disease Events Among 3.5 Million Men and Women. J Am Coll Cardiol. 2017 Sep 19;70(12):1429-1437
- Cao B (2015) Estimating the Effects of Obesity and Weight Change on Mortality Using a Dynamic Causal Model. PLoS One. 2015 Jun 25;10(6):e0129946
- Carrier KM (1994), Steinhardt MA, Bowman S. Rethinking traditional weight management programs: A 3-year follow-up evaluation of a new approach. J Psychol. 1994;128(5):517-535.
- Cohen S (1999), Doyle WJ, Skoner DP. Psychological stress, cytokine production, and severity of upper respiratory illness. Psychosom Med. 1999;61:175–180
- Crouch R (2011), Wilson A, Newbury J. A systematic review of the effectiveness of primary health education or intervention programs in improving rural women’s knowledge of heart disease risk factors and changing lifestyle behaviours. Int J Evid Based Healthc. 2011 Sep;9(3):236-45
- Fildes A (2015), Charlton J, Rudisill C, e.a. Probability of an Obese Person Attaining Normal Body Weight: Cohort Study Using Electronic Health Records. Am J Public Health. 2015 Sep;105(9):e54-9
- Hawley G (2008), Horwath C, Gray A, et al. Sustainability of health and lifestyle improvements following a non-dieting randomised trial in overweight women. Prev Med. 2008;47(6):593-599
- Kennedy AB (2018), Lavie CJ, Blair SN. Fitness or Fatness: Which Is More Important? JAMA. 2018 Jan 16;319(3):231-232
- Pearl RL (2017), Wadden TA, Hopkins CM, e.a. Association between weight bias internalization and metabolic syndrome among treatment-seeking individuals with obesity. Obesity (Silver Spring). 2017 Feb;25(2):317-322
- Peter RS (2016), Keller F, Klenk J, Concin H, Nagel G. Body mass trajectories, diabetes mellitus, and mortality in a large cohort of Austrian adults. Medicine (Baltimore). 2016 Dec;95(49):e5608
- Katzer L (2008), Bradshaw AJ, Horwath CC, Gray AR, O’Brien S, Joyce J. Evaluation of a “nondieting” stress reduction program for overweight women: A randomized trial. Am J Health Promot. 2008;22(4): 264-274
- Ng JY (2012), Ntoumanis N, Thøgersen-Ntoumani C, e.a. Self-Determination Theory Applied to Health Contexts: A Meta-Analysis. Perspect Psychol Sci. 2012 Jul;7(4):325-40
- Schellenberg ES (2013), Dryden DM, Vandermeer B, Ha C, Korownyk C. Lifestyle interventions for patients with and at risk for type 2 diabetes: a systematic review and meta-analysis. Ann Intern Med. 2013 Oct 15;159(8):543-51.
- Steptoe A (2002), Owen N, Kunz-Ebrecht S, Mohamed-Ali V. Inflammatory cytokines, socioeconomic status, and acute stress responsivity. Brain Behav Immun. 2002;16:774–784
- Stevens VL (2012), Jacobs EJ, Sun J, e.a. Weight cycling and mortality in a large prospective US study. Am J Epidemiol. 2012 Apr 15;175(8):785-92.
- van Rinsum C (2018), Gerards S, Rutten G, e.a. The Coaching on Lifestyle (CooL) Intervention for Overweight and Obesity: A Longitudinal Study into Participants’ Lifestyle Changes. Int J Environ Res Public Health. 2018 Apr 4;15(4). pii: E680
- Yoon U (2013), Kwok LL, Magkidis A. Efficacy of lifestyle interventions in reducing diabetes incidence in patients with impaired glucose tolerance: a systematic review of randomized controlled trials. Metabolism. 2013 Feb;62(2):303-14
- Zajacova A (2014), Ailshire J. Body mass trajectories and mortality among older adults: a joint growth mixture-discrete-time survival analysis. Gerontologist. 2014 Apr;54(2):221-31.
- Zhou D (1993), Kusnecov AW, Shurin MR, e.a. Exposure to physical and psychological stressors elevates plasma interleukin 6: relationship to the activation of hypothalamic-pituitary-adrenal axis. Endocrinology. 1993;133:2523–2530.